top of page

醫學新知


里和診所|醫學新知|高風險族群的LDL越低越好
📢 醫學資訊分享 🌟 LDL(壞膽固醇)不是「及格」就好 高風險族群更重要的是「越低越好」 💬 很多病友會問: 「我以前心肌梗塞,現在 LDL 68 mg/dL,好嗎?」 「LDL 已低於 100,還需要再調藥嗎?」 高風險族群的LDL越低越好 👨⚕️ 醫師說: 如果曾經有: ✔ 心肌梗塞 ✔ 中風或 TIA ✔ 放過心導管支架 ✔ 血管繞道手術 👉 代表血管其實已經受過傷。 📌 現在的治療趨勢:高風險族群不只追求 LDL <70 mg/dL 👉 更積極的目標:LDL <55 mg/dL 可進一步降低下一次心血管事件風險。 醫學怎麼說?(NEJM 2026) 韓國 Ez-PAVE 研究:收錄 3048 位動脈硬化心血管疾病患者,追蹤 3 年。 相較 LDL <70 mg/dL: ✔ 重大心血管事件下降 33% ✔ 非致命性心肌梗塞:1.7% → 0.8% ✔ 再次血管手術:7.5% → 4.8% 🛡️ 安全性觀察: ✔ 未增加糖尿病風險 ✔ 腎功能異常反而較少 📌 一句話重點: 👉 LDL 55 mg/dL,正逐漸成為高風險


里和診所|醫學新知|糖尿病神經病變的真正危險是「沒感覺」
📢 醫學資訊分享 🌟 糖尿病神經病變:真正危險的,不是痛,而是「沒感覺」 💬 很多人會問:「腳底麻麻刺刺,是血路不通嗎?」 「晚上像被電到,跟糖尿病有關嗎?」 糖尿病神經病變的真正危險是「沒感覺」 👨⚕️ 醫師說: 這很可能是「糖尿病神經病變(Diabetic Neuropathy)」 👉 約 50% 糖尿病患者一生中可能出現 👉 最需要警覺的不是疼痛,而是「感覺變差」 當腳底變得不敏感: ➡ 小傷口不易察覺 ➡ 容易感染惡化 ➡ 嚴重甚至可能導致截肢 📌 一句話重點:「痛是警訊,無感才是危機」 🔍 ADA 2026 建議: ✔ 每年至少一次足部神經檢查 ✔ 包含單股尼龍線、振動覺、溫度覺等評估 ✔ 穩定血糖可降低 50–76% 微血管併發症風險 💊 常見治療方向(需醫師評估) ✔ Duloxetine:改善慢性神經疼痛 ✔ Pregabalin:常用於神經性疼痛 ⚠️ 重要觀念:這些藥物主要是「減輕症狀」不是修復神經 👉 真正關鍵仍是血糖控制 📌 三件最重要的事: 1️⃣ 穩定血糖 2️⃣ 每天檢查雙腳 3️⃣ 儘早戒菸


里和診所|醫學新知|糖尿病前期真的沒事嗎?
📢 醫學資訊分享 ⭐ HbA1c 6.1%,真的沒事嗎? 👉 很多人以為安全,其實已經站在糖尿病門口 民眾問: 「我血糖偏高但沒不舒服需要處理嗎?」 糖尿病前期真的沒事嗎? 👨⚕️ 醫師說: 👉 這就是「糖尿病前期(Prediabetes)」 👉 最大問題:幾乎沒有症狀 📌 一句話重點 👉 有感覺時,通常已經太晚(疲倦、傷口慢、泡泡尿 → 多已傷到血管與腎臟) 醫學證據 👉 HbA1c 5.7–6.4% = 糖尿病前期 📊 改變的效果(關鍵數字) ✔ 生活調整 → 風險 ↓ 58% ✔ 減重 1 公斤 → 風險 ↓ 16% ✔ 每週運動 150 分鐘 → 風險 ↓ 44% ❗ 睡太少或太多 → 風險 ↑ 📌 怎麼做最有效? 👉 飲食:少加工(地中海/得舒/低碳都可以) 👉 體重:減少 5–7% 👉 運動:每週 150 分鐘 👉 追蹤:每年至少一次 📌 什麼時候考慮用藥? 👉 多數人不需要 👉 但以下族群建議評估 ✔ HbA1c ≥ 6.0% ✔ BMI ≥ 35 ✔ 曾有妊娠糖尿病 📌 最重要一句 👉 沒症


里和診所|醫學新知|全球每 9 位成人就有 1 人糖尿病!
📢 醫學資訊分享 ⭐ 【警訊】每 9 位成人,就有 1 人糖尿病 👉 第一個受傷的,往往是「腎臟」 👉 多數人沒有症狀 👉 但傷害已經在發生 💬 民眾問: 「我爸血糖偏高但沒不舒服不看醫生可以嗎?」 全球每 9 位成人就有 1 人糖尿病!約 45% 患者「不知道自己有糖尿病」 👨⚕️ 醫師說: 👉 糖尿病是「無聲的疾病」 👉 會長期傷害血管 👉 腎臟通常最早受影響 📌 一句話重點 👉 有感覺時,往往已經太晚 (泡泡尿、腫、疲累 → 多已中後期) 醫學數據 📊 2026《Lancet / IDF》 👉 全球盛行率:11.1%(約每 9 人 1 人) 👉 患者數:5.89 億人 👉 2050 年將達 8.53 億(+45%) 👉 西太平洋(含台灣)最多 📌 更重要的是 👉 約 45% 患者「不知道自己有糖尿病」 📌 高風險族群 👉 75–79 歲:約每 4 人 1 人 👉 都市族群風險更高 📌 為什麼一定要早期發現? 👉 高血糖長期會造成 ✔ 腎臟病(CKD) ✔ 心肌梗塞/中風 ✔ 視力與神經損傷 �


里和診所|醫學新知|血脂藥會傷肝嗎?
📢 醫學資訊分享 ⭐ 血脂藥會傷肝嗎? 👉 選對用藥,其實可以「護心又保肝」 👉 很多人因肝指數小幅上升就停藥 👉 但真正風險,其實在血管裡累積 民眾問: 「我有脂肪肝、肝功能偏高開了 Statin(斯他汀)但怕傷肝是不是不要吃比較安全?」 血脂藥會選實可以「護心又保肝」 👨⚕️ 醫師說: 👉 Statin 是預防心肌梗塞與中風的核心藥物 👉 不只降膽固醇,還能抗發炎、穩定血管 📌 一句話重點 👉 危險的不是藥 👉 是長期失控的血脂 醫學怎麼說? 📊 2025《歐洲心臟期刊》 ✔ 肝指數上升:約 0.5–2%(多為暫時) ❗ 嚴重肝損傷:約 0.001%(極低) ✔ 脂肪肝患者反而改善 👉 ALT ↓ 約 35% 👉 AST ↓ 約 32% ✔ 指引建議 👉 肝指數 < 3 倍正常值 👉 多半不需停藥 📌 Statin 怎麼選? 👉 兩大類 1️⃣ 親水性 👉 Rosuvastatin、Pravastatin ✔ 肌肉副作用較低 👉 適合:高齡、易肌肉痠痛 2️⃣ 親脂性 👉 Atorvastatin、S


里和診所|醫學新知|尿酸,不只是痛風問題 !
📢 醫學資訊分享 ⭐ 尿酸,不只是痛風問題 👉 是腎臟病患者的「心臟風險放大器」 👉 很多人以為「沒痛風就沒事」 👉 但風險其實正在血管裡慢慢累積 💬 民眾問: 「我尿酸 8.5 mg/dL,沒有痛風,但有慢性腎臟病需要治療嗎?會不會吃藥反而傷腎?」 尿酸,不只是痛風問題! 👨⚕️ 醫師說: 👉 在慢性腎臟病(CKD)患者中 👉 尿酸,是心血管風險的重要推手 📊 臨床重點 👉 CKD 患者死亡主因→ 心血管疾病(不是腎衰竭) 👉 約 50% 腎友→ 在洗腎前已有高尿酸 📌 一句話重點 👉 尿酸高,血管正在慢慢硬化 尿酸怎麼傷血管? 1️⃣ 氧化壓力 👉 尿酸↑ → 自由基↑ → 血管受損 2️⃣ 慢性發炎 👉 CRP、IL-6 ↑ → 血管長期發炎 3️⃣ 血管收縮 👉 血流變差 👉 最終結果 ✔ 動脈硬化加速 ✔ 心肌梗塞 ↑ ✔ 心衰竭 ↑ ✔ 死亡風險 ↑ 📊 重要數據 👉 在特定 CKD 族群 👉 降尿酸治療 ✔ 心血管事件 ↓ 約 60% 降尿酸怎麼選? 👉 三大類 1️⃣ 促進排泄 ✔ Be


里和診所|醫學新知|使用護腎降血壓藥(ACEI/ARB)後腎功能數值變動,需要停藥嗎?
📢 醫學資訊分享 ⭐ 使用 護腎降血壓藥 (ACEI/ARB)後腎功能數值變動,需要停藥嗎? 💬 民眾問: 「我開始服用護腎血壓藥後血壓變穩、泡泡尿改善 但 eGFR 反而下降 ,我需要停藥或換藥嗎?」 使用護腎降血壓藥(ACEI/ARB)後腎功能數值變動,需要停藥嗎? 👨⚕️ 醫師說: 這是門診非常常見的問題 📊 2026 年《JAMA Network Open》研究 👉 若因短期數值變化就停用RAS 抑制劑(ACEI/ARB) → 洗腎風險 ↑ 74%(HR 1.74) → 死亡風險 ↑ 23%(HR 1.23) 📌 為什麼會出現 eGFR 下降? 👉 約 15–20% 病人在治療初期會出現暫時下降 👉 這通常是「 正常反應 」 ✔ 腎絲球壓力下降 ✔ 腎臟進入保護狀態 📌 一句話重點 👉 數值短期變動≠ 腎臟變差 🔍 醫學證據 📊 研究對象:4233 位患者(初期 eGFR 下降 >15%) 📌 停藥定義: 👉 90–180 天內未再續領處方 📊 研究結果 👉 相較持續用藥 → 洗腎風險 ↑ 74% → 死


里和診所|醫學新知|脂肪肝不是小事!它可能是腎臟病的早期警訊
📢 醫學資訊分享 📊 最新研究提醒: 當脂肪肝進展為肝纖維化(liver fibrosis)時 👉 中晚期慢性腎臟病(CKD)風險最高 ↑ 3.12 倍! 民眾疑問: 「我只有脂肪肝,真的會影響腎臟嗎?」 脂肪肝不是小事!它可能是腎臟病的早期警訊 👨⚕️ 醫師說: 現在醫學已重新定義脂肪肝為 → 代謝功能障礙相關脂肪性肝病(metabolic dysfunction-associated steatotic liver disease, MASLD ) 這不只是肝臟問題,而是全身性的代謝疾病 📌 一句話重點 → 肝越硬,腎越危險 醫學怎麼說? (2025|27.8 萬人) 當肝臟開始纖維化: 肝纖維化指數(Fibrosis-4 score, FIB-4)高風險者 → CKD ↑ 2.23 倍 → 洗腎風險 ↑ 2.75 倍 脂肪肝纖維化分數(NAFLD fibrosis score, NFS)高風險者 → 蛋白尿 ↑ 1.68 倍 → CKD ↑ 2.52 倍 肝臟硬度測量(liver stiffness measurement,


里和診所|醫學新知|腎功能剩不到 15%=只能等洗腎?
📢 醫學資訊分享 🌟 腎功能剩不到 15%=只能等洗腎? 👉 錯!關鍵反而現在才開始 民眾問:「我的腎功能已經剩不到 15%(第五期),是不是吃什麼、做什麼都沒用了?只能等洗腎嗎?」 腎功能剩不到 15%=只能等洗腎? 👨⚕️ 醫師說: 👉 這是很多人會誤解的地方。 📌 越接近洗腎,管理反而越重要。 👉 這段時間不是「等洗腎」,而是決定你未來走得快不快、穩不穩的關鍵期。 📊 最新醫學觀點(2026) 根據《Nature Reviews Nephrology》: 👉 即使 eGFR 已經很低 👉 透過 藥物+飲食+運動 ✔ 仍然可以延緩尿毒症 ✔ 延後進入洗腎 ✔ 改善生活品質 晚期腎臟病「6 大關鍵控制」 👉 這不是限制,而是「延長使用年限」 1️⃣ 血壓控制(護心關鍵) 👉 < 130/80 mmHg(或更低) 2️⃣ 低蛋白飲食(減輕腎臟負擔) 👉 0.55–0.6 g/kg/day 📌 必要時可降至 0.3–0.4 3️⃣ 鹽分控制(避免水腫與高血壓) 👉 4–5 克/天 4️⃣ 熱量補充(避免肌肉流失) �


里和診所|醫學新知|洗腎洗得穩,才安全!
📢 醫學資訊分享 🌟 洗腎不是「洗越乾淨越好」而是「洗得穩,才安全」! 民眾常問: 「透析的藥水每個人都一樣嗎?」 「為什麼我鈣高就要換配方?」 「透析液真的會影響血壓嗎?」 洗腎不是「洗越乾淨越好」而是「洗得穩,才安全」! 👨⚕️ 醫師說: 透析液(Dialysate),不是「水」,而是一種為您量身調整的 「生理平衡液」 。 裡面包含: ✔ 鈉(Na⁺) ✔ 鉀(K⁺) ✔ 鈣(Ca²⁺) ✔ 鎂(Mg²⁺) ✔ 葡萄糖 👉 每一次洗腎,其實都是一次 精密的電解質調整治療 。 進行「個別化微調」,讓透析過程 更穩定、更安全 。 ⚠️ 為什麼「穩定」比「乾淨」更重要? 👉 電解質變化太快,反而會造成風險: • 鈉太高 → 口渴、水分累積、血壓上升 • 鉀下降太快 → 心律不整 • 脫水太快 → 頭暈、低血壓、心臟負擔增加 👉 所以關鍵不是洗多少,而是「調整的速度與平衡」。 醫學怎麼說?(透析液四大核心) 1️⃣ 鈉(Na⁺)|血壓的「方向盤」 👉 建議:約 138–140 mEq/L • 太低:雖可減少口渴 • 但研究顯示死亡風險


里和診所|醫學新知|你的心臟幾歲?
📢 醫學資訊分享 🌟 你的心臟幾歲?用 PREVENT™ 一算就知道! 民眾問: 「我32歲膽固醇有點高,現在都沒症狀,應該還好吧?」 你的心臟幾歲?用 PREVENT™ 一算就知道! 👨⚕️ 醫師說: 👉 很多心血管疾病,在發作前 完全沒有症狀 。 👉 等到胸痛、心肌梗塞出現時,往往已經太晚。 現在醫學更在意的是: 👉「你未來的風險,而不是現在有沒有不舒服」 📌 一個很重要的工具:PREVENT™ calculator 由 American Heart Association 開發 📊 建立於 超過 650 萬人資料 👉 可預測 10 年+30 年心血管風險 👉 最大特色:不只看心臟,還整合 👉 腎臟 + 代謝健康 🔗 建議收藏使用👇 https://professional.heart.org/en/guidelines-and-statements/prevent-calculator 醫學怎麼說? 三個你一定要知道的風險指標 1️⃣ PREVENT-CVD(整體風險) 👉 所有心血管疾病風險 👉 判


里和診所|醫學新知|80 多歲還需要吃降膽固醇藥嗎?
📢 醫學資訊分享 🌟 80 多歲還需要吃降膽固醇藥嗎?1.5 萬人研究給出新的答案 民眾問: 「我爸媽已經 80 多歲了,以前也沒有心臟病或中風。 每天都有吃降膽固醇的藥(Statin 斯他汀)。 聽說老人吃這種藥容易失智或肌肉無力,這個年紀還需要繼續吃嗎? 是不是停掉比較好?」 即使 80 歲以上且沒有心血管病史,適當的血脂控制仍可能帶來保護效果 👨⚕️ 醫師說: 過去醫學界對於 75 歲以上長者是否需要持續使用 Statin 作為「一級預防」 ,一直存在證據不足的討論。 📊 不過 2026 年JAGS 發表的一項大型研究,為 80 歲以上長者 提供了重要的新證據。 👉 研究顯示: ✔ 持續使用 Statin(斯他汀)的長輩,與較低死亡風險與較少心血管事件相關。 ✔ 總死亡率降低約 31% ✔ 新發生冠心病事件降低約 20% 醫學怎麼說? 這項研究發表於 Journal of the American Geriatrics Society 。 1️⃣ 研究規模 👉 納入 15,745 名 80 歲以上長者 👉 平均年齡


里和診所|醫學新知|洗腎患者可以使用「腸泌素(GLP-1)」嗎?
📢 醫學資訊分享 🌟 GLP-1 類藥物與 死亡風險降低約 23% 相關 民眾問: 「請問洗腎的人可以使用腸泌素嗎?聽說洗腎患者不能隨便減重,這類藥物真的安全嗎?」 洗腎患者可以使用「腸泌素」與死亡風險降低約 23% 相關 👨⚕️ 醫師說: 👉 過去關於 腸泌素類藥物(GLP-1 receptor agonists, GLP-1RAs) 在洗腎患者身上的研究資料其實不多。 👉 2025 年美國一項大型研究 ,分析了 超過 15 萬名洗腎患者 的資料,提供了值得關注的臨床觀察。 👉 對於 合併第 2 型糖尿病的洗腎患者 ,GLP-1 類藥物除了幫助血糖控制外,也可能帶來一些 代謝與心血管方面的益處 ,例如: ✔ 改善血糖控制 ✔ 協助體重管理 ✔ 與較低死亡風險相關 醫學怎麼說? 根據這項研究,使用 GLP-1 類藥物的患者,觀察到以下結果: 1️⃣ 死亡風險較低 👉 整體死亡風險 降低約 23% 2️⃣ 體重與代謝改善 👉 體重下降幅度較明顯 👉 對代謝控制可能有額外幫助 3️⃣ 移植相關觀察 👉 有較多患者被納入 腎

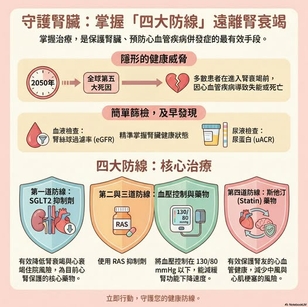
里和診所|醫學新知|2050 年全球第五大死因預警
📢 醫學資訊分享 🌟 2050 年全球第五大死因預警: 慢性腎臟病(CKD) 民眾問:「我平常腰不痠、尿尿也沒有泡泡,腎臟應該很健康吧?真的有必要抽血驗尿嗎?」 2050 年全球第五大死因預警:慢性腎臟病(CKD) 👨⚕️ 醫師說: 「這正是慢性腎臟病最容易被忽略、也最危險的地方。」 👉 目前全球約有 8.5 億人 罹患慢性腎臟病(CKD), 但多數人在早期 幾乎沒有任何症狀,因此常被稱為: 「沈默的殺手」 👉很多人不知道的是: 許多腎臟病患者在還沒進展到洗腎之前, 往往就已因 心肌梗塞、心衰竭或中風 等心血管併發症面臨健康威脅。 👉 所以 檢查腎臟,其實也是在保護心臟。 📌 兩個最重要的腎臟健康指標 當檢查出現以下訊號時,就需要提高警覺: 📉 eGFR < 60( 腎絲球過濾率下降 ) 📈 uACR > 30 mg/g( 尿蛋白排出增加 ) 當這兩個指標異常時: 👉 腎衰竭風險上升 👉 心血管疾病風險也明顯增加 醫學怎麼說? 目前研究指出,以下 「四大核心治療策略」 可以有效 保腎護心: 1️⃣ SGLT2 抑制劑(


里和診所|醫學新知|洗腎前的血壓「越低越好」嗎?
📢 醫學資訊分享 🌟 洗腎前的血壓「越低越好」嗎?揭開診間血壓的「U 型矛盾」與真正的護心關鍵 民眾問:「我洗腎前血壓有時不到 110 mmHg,為什麼還說我的心血管風險仍然高?」 洗腎前的血壓「越低越好」嗎? 👨⚕️ 醫師說: 在血液透析患者中, 洗腎室量測的洗腎前血壓,與死亡風險呈現 U 型關係 ——血壓過高不好,但過低(尤其 <140 mmHg)有時反而與較高死亡率相關。 📌 這並不代表「低血壓有害」,而是可能反映潛在的高風險狀態,例如: ✔ 營養不良(malnutrition-inflammation complex) ✔ 心臟功能不佳(心衰竭) ✔ 血管嚴重硬化 ✔ 慢性發炎或身體功能衰退 因此,臨床真正重視的,不只是「數字低」,而是血壓背後代表的整體生理狀態。 醫學怎麼說? 根據發表於 Hypertension (2026;83(3):e24344)的大型分析: • 80–90% 血液透析患者合併高血壓 • 心血管疾病佔透析患者死亡原因 40–50% 👉 血壓控制,是透析族群的「保命工程」。 洗腎血壓管理三大關鍵 1️⃣


里和診所|醫學新知|膽固醇藥物(Statins)副作用迷思:哪些是真的?
📢 醫學資訊分享 🌟 膽固醇藥物斯他汀(Statins)副作用迷思:哪些是真的? — 2026 年《刺胳針》(Lancet)15 萬人統合分析揭示真相 民眾問:「聽說吃降膽固醇藥會傷肝、變笨、失眠……藥袋上的副作用寫那麼多,不吃會不會比較安全?」 膽固醇藥物(Statins)副作用迷思哪些是真的? 👨⚕️ 醫師說: 👉 仿單上列出的副作用,許多來自通報資料或觀察性研究 👉 但這些「相關性」,並不等於已被證實的「因果關係」 真正需要看的,是高品質的隨機雙盲試驗證據。 醫學怎麼說? 📊 2026 年發表於《Lancet》的大型統合分析,整合: 🔹 23 項隨機雙盲試驗 🔹 超過 15 萬名受試者 🔹 為目前證據等級最高的研究之一 👉 結論非常明確:在 66 項仿單列出的不良反應中,有 62 項與斯他汀「沒有直接因果關聯」。 被「平反」的常見症狀 以下症狀在雙盲試驗中,與安慰劑相比, 並未顯著增加風險 : • 認知功能退化 • 記憶力減退 • 憂鬱症狀 • 睡眠障礙 • 性功能障礙 • 周邊神經病變 • 間質性肺病 👉...


里和診所|醫學新知|糖尿病治療「雙重/三重組合」新時代
📢 醫學資訊分享 🌟 1+1 > 2 的護心保腎新策略:糖尿病治療進入「雙重/三重組合」新時代 — 解讀 2025 年《Cardiovascular Diabetology》百萬人統合分析 民眾問:「排糖藥(SGLT2i)或腸泌素(GLP-1RA)都說很好。還需要兩種一起用嗎?真的會更保護心臟跟腎臟嗎?」 糖尿病治療「雙重/三重組合」新時代 👨⚕️ 醫師說: 現代糖尿病治療的核心目標,已經從「控制血糖數字」升級為: 👉 預防心肌梗塞 👉 降低中風風險 👉 延緩洗腎 👉 降低死亡率 📌 2025 年發表於《Cardiovascular Diabetology》的大型統合分析,整合多項臨床試驗與真實世界資料,累積超過百萬人數據,結論非常明確: 雙重或三重組合療法,心腎保護效果明顯優於單一用藥 。 1️⃣ 嚴重腎臟不良事件(含進入洗腎) 🔹 SGLT2i + GLP-1RA(相較單用 GLP-1RA):風險降低約 57% 🔹 SGLT2i + Finerenone: 重大腎臟事件風險最高降低約 80%(依特定高風險族群分析) 2


里和診所|醫學新知|關於洗腎病友的「生命線」
📢 醫學資訊分享 🌟 洗腎病友的「生命線」 前臂自體廔管(Radiocephalic AVF)真的能用一輩子嗎? — 2025 年《Journal of Nephrology》大型統合分析 民眾問:「我家人需要洗腎了,聽說自體廔管比較好。但真的會成功嗎?如果不成熟怎麼辦?可以用多久?」 洗腎病友的「生命線」: 自體動靜脈廔管 (Arteriovenous Fistula, AVF) 👨⚕️ 醫師說: 前臂自體廔管(Radiocephalic AVF)是目前國際公認的「長期透析首選通路」。 它的優點包括: ✔ 壽命較長 ✔ 感染率最低 ✔ 保留近端血管,為未來預留空間 但它並不是「做了就一定成功」,關鍵在於 術前評估 + 術式選擇 + 術後追蹤。 2025 年統合分析重點數據 (36 項研究、4,584 名患者) 🔹 手術初期表現 👉 術後 1 個月暢通率:約 84% 👉 成熟失敗率:約 24.7%(約每 4 人 1 人) 👉 需再介入比例:約 29.4% 📌 換句話說: 約四分之一病友可能需要「後續調整」,但多數可透過氣球擴張等


里和診所|醫學新知|慢性腎臟病與再中風風險
📢 醫學資訊分享 🌟 慢性腎臟病與再中風風險:腎功能不好,不只影響腎臟,也會影響腦血管 民眾問:「我家人有慢性腎臟病,之前發生過出血性中風。是不是腎功能不好,也會增加再次中風或缺血性中風的風險?」 腎功能不好也會影響腦血管 👨⚕️ 醫師說: 這個問題非常關鍵。 最新多中心回顧性研究顯示: 👉 有慢性腎臟病(CKD)且曾發生出血性中風(ICH)者 👉 未來再次中風的風險明顯升高 👉 不論是再出血,或轉為缺血性中風,風險都增加 這代表:腎臟功能與腦血管健康密切相關。 研究怎麼說? 研究比較: 有 CKD 的出血性中風患者 正常腎功能的出血性中風患者 追蹤其未來中風復發情形。 核心數據一覽 1️⃣ 任何形式再中風風險 CKD 組:8.4 件/100 人年 正常腎功能組:4.4 件/100 人年 👉 風險幾乎 增加一倍 調整年齡、性別與共病後: 👉 再中風風險 增加 75%(aHR 1.75) 2️⃣ 再度出血性中風 風險 👉 aHR 1.81(增加 81%) 3️⃣ 缺血性中風 風險 👉 aHR 1.78(增加 78%) 📌 為


里和診所|醫學新知| 使用瘦瘦針會影響視力嗎?
📢 醫學資訊分享 🌟 使用瘦瘦針(Semaglutide)會影響視力嗎? — 2025 年《JAMA Ophthalmology》3,700 萬人跨國研究解析 民眾問:「最近看到新聞說打瘦瘦針可能影響視力,甚至失明,是真的嗎?我正在用這個藥控制血糖和體重,需要立刻停藥嗎?」 使用瘦瘦針會影響視力嗎? 👨⚕️ 醫師說: 這個議題主要與一種罕見眼疾有關,稱為: 非動脈性前部缺血性視神經病變(Nonarteritic Anterior Ischemic Optic Neuropathy, NAION) 這是一種因視神經血流不足造成的視力損傷,多見於中老年族群,本身就與糖尿病、高血壓、睡眠呼吸中止症等心血管危險因子相關。 2025 年大型研究怎麼說? 根據發表於《JAMA Ophthalmology》的全球資料分析(納入超過 3,700 萬人): 1️⃣ 風險是否真的增加? 使用 Semaglutide 者的 NAION 風險 有輕微上升 但 整體發生率極低 明顯低於早期小型研究推估的高風險數字 實際數據重點 發生率:約 每 10 萬人年 14


里和診所|醫學新知|這類糖友更需要加強心臟與下肢保護
📢 醫學資訊分享 🌟 曾經「腳中風」或動過腳部手術?這類糖友更需要加強心臟與下肢保護 —2026 年《JAMA Network Open》台灣本土大型研究:GLP-1 受體促效劑的整合性保護效益 民眾問:「我以前因為糖尿病血管阻塞,心臟放過支架,也切過腳趾。我很擔心之後會再惡化。除了控制血糖,還有方法能同時保護雙腳與心臟嗎?」 這類糖友更需要GLP-1RA 加強心臟與下肢保護 👨⚕️ 醫師說: 曾經發生過嚴重下肢血管事件(如潰瘍、壞疽、截肢)或心血管事件的糖尿病患者,屬於「極高風險族群」。 這類患者未來: 下肢再次缺血或截肢風險較高 心血管事件風險持續存在 腎功能惡化機率也顯著上升 因此,治療目標不應只停留在血糖數字,而是進入「整合器官保護」的階段。 2026 年台灣本土大型研究重點 本研究納入 17,288 位曾發生重大下肢事件的糖尿病患者(平均年齡約 70 歲),比較不同降糖藥物後的長期預後。 結果顯示,與傳統降糖藥物相比,使用 GLP-1 受體促效劑 的患者出現: 重要風險下降數據 重大截肢風險降低約 41% 心血管死亡風險降低約
bottom of page